It seems we can’t find what you’re looking for. Perhaps searching can help.
It seems we can’t find what you’re looking for. Perhaps searching can help.
Z poważaniem
Dr n.med. Jacek Kiełtucki
Indywidualna Specjalistyczna Praktyka Lekarska z Samodzielną Pracownią Endoskopii
================================================================================================================================
NOWOŚĆ
Testy oddechowe na SIBO (wodorowe i metanowe) – 350zł
Testy oddechowe na nietolerancję Laktozy – 300zł
Testy oddechowe na nietolerancję Fruktozy – 300zł
================================================================================================================================
Gastroskopia – 400zł
Kolonoskopia – 650zł /Płytka analgosedacja w cenie/
Sigmoidoskopia – 400zł
Płytka analgosedacja do gastroskopii – 100zł /Przy znieczuleniu do badań endoskopowych wymagana jest obecność osoby towarzyszącej/
Badanie histopatologiczne podczas endoskopii – 100zł
Polipektomia podczas endoskopii – 150zł
Zabiegi przy użyciu sondy argonowej – 200zł
Opaskowanie żylaków przełyku – 800zł
Porada gastroenterologiczna – od 250zł do 300zł
Porada z zakresu chorób metabolicznych w tym otyłość – 250zł
Porada ogólnolekarska – 200zł
Teleporada – od 100zł do 250zł
Wizyta kontrolna – tylko przepisanie leków zdalnie – 50zł
Porada lekarska dodatkowo z wypełnieniem dokumentacji medycznej/zaświadczeniem o stanie zdrowia, zaświadczeniem o stosowaniu leków, z wypełnieniem druku L4 – 300zł
USG jamy brzusznej z opisem – 200zł / Przed USG jamy brzusznej należy być co najmniej 6h na czczo i z pełnym pęcherzem, czyli na 1h przed badaniem wypić litr niegazowanego płynu i już nie oddawać moczu/
Badanie 24 godzinnego monitorowania EKG/Holter/ wraz z interpretacją i opisem – 250zł
Badanie 48 godzinnego monitorowania EKG/Holter/ wraz z interpretacją i opisem – 350zł
Badanie 24 godzinnego monitorowania ciśnienia tętniczego wraz z interpretacją i opisem – 150zł

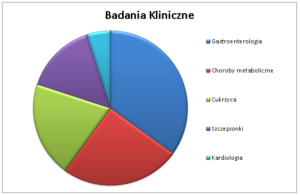
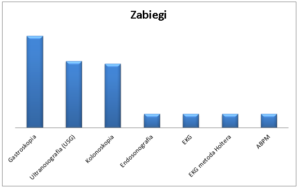
Jestem absolwentem Akademii Medycznej w Lublinie, specjalistą chorób wewnętrznych i gastroenterologii. Szkolenie specjalizacyjne z zakresu gastroenterologii ukończyłem w Klinice Gastroenterologii KSW nr 1 w Rzeszowie. W mojej praktyce najbardziej fascynuje mnie obszar wiedzy związanej z diagnostyką i leczeniem nieswoistych chorób zapalnych jelit, a więc Wrzodziejącego Zapalenia Jelita Grubego i choroby Crohna. Tytuł doktora nauk medycznych uzyskałem w 2015. Ukończyłem studia podyplomowe w zakresie zarządzania sferą usług medycznych na Uniwersytecie Ekonomicznym w Krakowie. Posiadam certyfikat umiejętności Polskiego Towarzystwa Gastroenterologicznego z zakresu badań i zabiegów endoskopowych, a także certyfikat umiejętności Polskiego Towarzystwa Ultrasonograficznego z zakresu ultrasonografii ogólnej. Jestem autorem i współautorem szeregu publikacji z zakresu gastroenterologii i toksykologii. Jestem członkiem Polskiego Towarzystwa Gastroenterologicznego, Polskiego Towarzystwa Ultrasonograficznego, Polskiego Towarzystwa Leczenia Otyłości oraz ECCO/European Crohn’s and Colitis Organisation/. Uczestniczyłem w licznych kursach, spotkaniach badawczych, szkoleniach krajowych i zagranicznych min. Amsterdam, Birmingham, Liverpool, Sztokholm, Edynburg. W swojej pracy zajmuję się całościową opieką nad pacjentami internistycznymi. Głównym obiektem aktywności zawodowych jest gastrologia – wykonuje badania i zabiegi endoskopowe. Opiekuję się również pacjentami ze schorzeniami kardiologicznymi – z zakresu kardiologii obroniłem doktorat na Śląskim Uniwersytecie Medycznym w Katowicach Wydziale Lekarskim w Zabrzu. Od kilku lat prowadzę badania kliniczne nad nowymi sposobami leczenia w NOWEZDROWIE-CK w Staszowie. Pełniłem rolę współbadacza oraz głównego badacza w badaniach klinicznych gastroenterologicznych, kardiologicznych, szczepionkach, z zakresu chorób metabolicznych (cukrzyca, hiperlipidemia).


Gastroskopia jest endoskopowym badaniem początkowego odcinka przewodu pokarmowego. Dzięki temu badaniu lekarz może skontrolować: przełyk, żołądek i dwunastnicę.
Gastroskopia jest najbardziej skuteczną metodą diagnostyczną górnego odcinka przewodu pokarmowego. Umożliwia ona pobieranie wycinków ze śluzówki w celu oceny histopatologicznej badanych zmian. Podczas badania gastroskopii można dokonać oeny obecnośi bakterii Helicobacter Pylori w przewodzie pokarmowym.
Choroby górnego odcinka przewodu pokarmowego są wskazaniem do wykonania badania gastroskopii. Dzięki gastroskopii można dokonać ich rozpoznania, oceny stopnia zaawansowania. Podczas badania można pobrać materiał do badania histopatologicznego czy mikrobiologicznego oraz ocenić skuteczność leczenia. Wskazaniem do badania jest także konieczność endoskopowego leczenia niektórych chorób górnego odcinka przewodu pokarmowego.
Dolegliwości, które mogą sugerować chorobę górnego odcinka przewodu pokarmowego to między innymi: bóle brzucha, nudności, odbijanie, wymioty, pełność poposiłkowa, zgaga, problemy z przełykaniem.
Innymi wskazaniami do wykonania badania gastroskopii są również: krwawienie z górnego odcinka przewodu pokarmowego, które objawia się smolistymi stolcami czy występowaniem krwawych wymiotów, niedokrwistość, niedobór żelaza.
.
Gastroskopia jest uznawana za badanie dość niekomfortowe dla pacjenta ale całkowicie bezbolesnym.
Podczas wykonywanej gastroskopii pobierane są często wycinki z błony śluzowej przewodu pokarmowego, procedura ta jest całkowicie bezbolesna.
Procedura gastroskopii trwa od kilku do kilkunastu minut i jest przeprowadzana w pozycji leżącej. Pacjent otrzymuje miejscowe znieczulenie gardła przy pomocy lidokainy w aerozolu. Kolejnym etapem jest wprowadzenie przez lekarza do jamy ustnej pacjenta gastroskopu, pacjent wykonuje w tym czasie ruch połykowy. Przechodzenie aparatu do przełyku może być nieprzyjemne dla pacjenta, jednak odpowiednia współpraca z lekarzem zmniejsza uczucie dyskomfortu.
Podczas gastroskopii lekarz prosi pacjenta o skupienie się na regularnym oddychaniu, dzięki temu można zmniejszyć pojawiający się odruch wymiotny.
Przyrządem służącym do badania jest endoskop, jest on każdorazowo dokładnie dezynfekowany. Dzięki temu zakażenie pacjenta w trakcie badania jest mało prawdopodobne. Sterylne szczypce służą do pobierania wycinków błony śluzowej, to również zabezpiecza przed zakażeniem.
Przed planowaną procedurą gastroskopii nie można jeść oraz pić co najmniej przez 8 godzin przed planowanym badaniem. W przypadku przyjmowania na stałe rano niezbędnych leków można je połknąć, popijając niewielką ilością wody.
Przeciwwskazaniem do gastroskopii są ciężkie choroby, które sprawiają, że ryzyko wykonania badania przewyższa wynikające z niego korzyści. Takimi chorobami są niewydolność serca lub niewydolność oddechowa, zawał serca, ostry zespół wieńcowy. Przeciwwskazaniem jest również podejrzenie perforacji przewodu pokarmowego. Badanie wymaga pisemnej zgody pacjenta.
Kolonoskopia to badanie endoskopowe jelita grubego. Do jego wykonania niezbędne jest urządzenie zwane kolonoskopem – ma ono kształt cienkiego i elastycznego intrumentu. Przed zabiegiem pacjent otrzymuje leki uspokajające i przeciwbólowe, niekiedy konieczne jest również znieczulenie ogólne (szczególnie u dzieci). Mimo wszystko podczas badania odczuwalne jest parcie na jelito, a niekiedy także ból (należy o nim poinformować lekarza).
Przez 24—48 godzin przed kolonoskopią pacjent jest na diecie płynnej i otrzymuje doustne leki przeczyszczające.
Kolonoskopię wykonuje się w celach diagnostycznych (rozpoznania chorób) lub terapeutycznych (leczniczych).
Kolonoskopia jest badaniem obciążającym dla chorego, dlatego nie zawsze można ją wykonać. Najczęstsze przeciwwskazania stanowią: zaostrzenia chorób zapalnych jelita grubego (wrzodziejącego zapalenia jelita grubego lub choroby Leśniowskiego i Crohna), objawy zapalenia otrzewnej, ciężkie choroby serca i płuc.
Często, aby postawić pewne rozpoznanie, lekarz musi pobrać drobny wycinek tkanki. W celu wykonania biopsji wykorzystuje się szczypce lub igłę wprowadzane przez wąski kanał wewnątrz endoskopu. Zabieg jest niebolesny.
Kolonoskopia jest badaniem inwazyjnym i w związku z tym może być przyczyną powikłań. W trakcie badania wystąpić może rzadko przebicie przewodu pokarmowego albo krwawienie, szczególnie po usunięciu polipów.
Wszelkie niepokojące objawy, takie jak ból brzucha, gorączka, dreszcze, smolisty stolec, wymagają natychmiastowej konsultacji lekarskiej. Jeżeli pacjent otrzymał przed badaniem leki uspokajające lub przeciwlękowe, do końca dnia nie wolno mu prowadzić pojazdów mechanicznych. Jeżeli pacjent po badaniu udaje się do domu, musi mu towarzyszyć inna osoba.
Ultrasonografia (USG) to metoda obrazowania narządów człowieka. Jest to badanie dokładne i przede wszystkim bezpieczne dlatego jest tak szeroko wykorzystywane w medycynie. Dzięki ultrasonografii lekarz może w sposób nieinwazyjny zbadać narządy wewnętrzne.
Głowica USG jest urządzeniem, które wysyła i odbiera ultradźwięki, przylega ona w trakcie badania do odpowiedniej okolicy ciała lub ocenianego narządu. Maksymalne zbliżenie głowicy do badanego narządu jest korzystne ponieważ doprowadza do zwiększenie rozdzielczości a tym samym dokładności badania.
Ultrasonografia jest badaniem w czasie rzeczywistym, to znaczy obraz na ekranie urządzenia pojawia się bez opóźnienia, a lekarz może ocenić poruszanie się struktur wewnątrz ciała pacjenta. Jest to ogromna zaleta tej procedury medycznej. Dzięki pomiarom wykonywanym przez aparat USG można uzyskać wiele wartościowych informacji.
Ultrasonografia jest stosowana od 45 lat, jest powszechnie uznana za badanie bezpieczne. W toku wielu badań dotyczących ewentualnej możliwości występowania niekorzystnego wpływu USG na organizm człowieka nie wykazano znamiennego wpływu na nasze zdrowie.
Istnieje wiele wskazań do przeprowadzenia USG, dotyczą one wielu specjalizacji medycznych. Badanie może obejmować wszystkie struktury ciała – nie tylko narządy wewnętrzne, ale także stawy, mięśnie. USG ze względu na swoje bezpieczeństwo jest ważną metodą diagnostyczną u kobiet w ciąży.
USG jamy brzusznej jest jednym z najczęściej wykonywanych zabiegów ultrasonograficznych. Lekarz może zalecić je w wielu z powodu wielu dolegliwości pacjenta, takich jak: bóle brzucha, spadek masy ciała, podejrzeniu kamicy pęcherzyka żółciowego, nerkowej, objawów uszkodzenia wątroby.
Badanie wykonywane jest się bez przygotowania w stanach nagłych.
W badaniach planowych przygotowanie do USG jamy brzusznej polega na pozostaniu pacjenta kilka godzin na czczo. Przez 2–3 dni przed badaniem dobrze jest by pacjent powstrzymał się przed jedzeniem pokarmów wzdymających, ponieważ gaz w jelitach może obniżać jakość obrazu, jeżeli jest go dużo, to wartość badania będzie mniejsza. W przypadku badań miednicy pacjent musi wypełnić pęcherz moczowy.
W badaniu pozostałych okolic ciała posiłek nie ma istotnego wpływu na wynik badania.
Pacjent może przyjąć leki w dniu badania USG tak jak zwykle. Przed badaniem można pić niewielkie ilości niegazowanej wody.
Na skórę badanej okolicy nakładana jest odpowiednia ilość specjalnego żelu kontaktowego. By uzyskać dokładniejszy obraz potrzebna jest współpraca pacjenta, może być on o nabieranie powietrza, odpowiednie ułożenie, poruszanie kończyną. Lekarz w celu uzyskania odpowiedniego obrazu może zastosować uciskanie głowicą, co dotyczy również miejsca dolegliwości.
Przeciwwskazaniem do wykonania badania USG może być uszkodzenie powłok, przerwanie ciągłości skóry, gdzie istnieje ryzyko rozwoju zakażenia.
Jednorazowe pomiary ciśnienia tętniczego, które wykonywane są w gabinecie lekarskim, często mogą nie odzwierciedlać rzeczywistej wartości ciśnienia podczas zwykłej aktywności pacjenta.
Badaniem, które pozwala poznać faktyczne wartości tego parametru w środowisku naturalnym pacjenta jest 24-godzinny ambulatoryjny pomiar ciśnienia tętniczego (ambulatory blood pressure monitoring – ABPM). Badanie to popularnie nazywane jest holterem ciśnieniowym.
Technika badania ABPM jest podobna jak w przypadku automatycznych sfigmomanometrów z mankietem na ramieniu, z tą różnicą, że aparat przymocowany do paska dokonuje pomiarów wielokrotnie w ciągu doby (zwykle co 15 minut w dzień, co 30 minut w nocy).
Lekarz zleca pacjentowi badanie ABPM, jeśli w jego ocenie, pomiar wykonany w gabinecie nie odzwierciedla rzeczywistych wartości ciśnienia tętniczego u pacjenta. Dotyczy to szczególnie pacjentów, u których zauważa się:
Jedną z najskuteczniejszych metod na sprawdzenie pracy serca jest badanie EKG metodą Holtera.
Badanie EKG metodą Holtera pomaga w diagnozowaniu chorób serca. Jest to możliwe poprzez wykorzystanie urządzenia do sprawdzenia aktywności serca w ciągu 24 godzin. Dzięki przeprowadzeniu badania w warunkach domowych lekarz może sprawdzić jakie zmiany zachodzą w sercu, w określonych sytuacjach.
Tradycyjne badanie EKG pokazuje niewielki wycinek pracy serca. Oznacza to że, badanie przeprowadzone w warunkach ambulatoryjnych może nie być w stanie wykryć poważnych patologii, które ujawniają się w postaci napadowych duszności, omdleń czy kołatania serca. W takich przypadkach z pomocą przychodzi właśnie badanie Holter EKG, dzięki niemu lekarz może przeanalizować pracę mięśnia sercowego w ciągu doby.
Badaniu Holter EKG powinny się poddać się osoby, które chorują na nadciśnienie tętnicze, posiadają wrodzoną wadę serca, zmagają się z chorobą wieńcową. Badanie to jest również odpowiednie dla pacjentów po przebytym zawale serca. Ponadto Holter EKG jest wskazany pacjentom, którzy odczuwają duszności i zawroty głowy, kołatanie serca oraz doświadczają omdleń.
Badanie EKG metodą Holtera jest nieinwazyjnym badaniem kardiologicznym. Nie ma konieczności przygotowywania się do przeprowadzenia tego badania. Należy jedynie pamiętać, że na ciele pacjenta założone zostaje urządzenie, które nie może mieć do czynienia z wilgocią.
Do klatki piersiowej mocowane są elektrody, które rejestrują pracę mięśnia sercowego. Czas badania jest zależny od wskazań lekarza, jednak w większości przypadków nie trwa ona dłużej niż 24 godziny. Należy pamiętać, że dzień badania nie powinien w żadnym stopniu odbiegać od naszych rutynowych, standardowych dni. Po przeprowadzeniu badania urządzenie jest ściągane, a lekarz poddaje analizie powstały rejestr pracy serca.
Uzyskany w toku badania rejestr pracy serca jest nieocenionym źródłem informacji. Wyniki badania często okazują się kluczowe i przełomowe podczas diagnostyki chorób serca.
Holter EKG może precyzyjnie wykazać niedokrwienie mięśnia sercowego, czy wyjaśnić przyczynę niesystematycznych stanów chorobowych, które objawiają się poprzez omdlenia, duszności i zawroty głowy.
Badanie to może ocalić życie pacjenta.
Elektrokardiografia (EKG) jest to bezbolesne oraz nieinwazyjne badanie, które wykonuje się by dokonać oceny pracy serca oraz wykrycia jego ewentualnych nieprawidłowości. Podczas badania EKG elektrody mocowane są na klatce piersiowej pacjenta i na kończynach. Dzięki takiemu ułożeniu zbierają one z powierzchni ciała informacje o pracy serca. Uzyskiwane dane są zapisywane na taśmie papieru do EKG.
Krzywa EKG, którą można zobaczyć na elektrokardiogramie, zbudowana jest z powtarzających się części. Interpretacja badania EKG jest trudna i wymaga dużego doświadczenia, dlatego wynik tego badania zawsze musi odczytywać lekarz.
Pacjent z rozpoznaną wcześniej chorobą układu sercowo-naczyniowego. miażdżyca, wady serca wrodzone lub nabyte, zapalenie mięśnia sercowego lub osierdzia, choroba niedokrwienna serca, zaburzenia rytmu serca i zaburzenia przewodzenia.
Pacjent z podejrzeniem choroby układu sercowo-naczyniowego. Niebezpieczną sytuacją, mogącą zagrażać życiu pacjenta jest zawał serca, wykrywany jest on również dzięki badaniu EKG.Badanie wykonuje się także u osób zdrowych ale ze zwiększonym ryzykiem wystąpienia choroby serca, ze względu na inne choroby towarzyszące, które mogą powodować uszkodzenia serce.
Jeśli u pacjenta uskarża się na ból, pieczenie w klatce piersiowej, duszność, lęk, bladość połączona z potliwością i osłabieniem, mogą stanowić objaw zawału serca.
Osoby zdrowe, bez objawów i zwiększonego ryzyka wystąpienia chorób serca.
Głównym celem badania jest w takim wypadku wykrycie ewentualnych bezobjawowych zmian w układzie krążenia, tyczy się to osób które:
Należy zdjąć ubranie od pasa w górę a także udostępnić kostki u nóg i nadgarstki. Badanie trwa krótko, około 5 minut łącznie z przymocowaniem elektrod.
Badanie przeprowadza się u pacjenta, który leży płasko na plecach z rękami ułożonymi wzdłuż ciała. Następnie mocowane są elektrody na klatce piersiowej, kończynach dolnych i górnych. Każda elektroda ma ściśle przypisane miejsce, w którym powinna być umieszczona dlatego osoba wykonująca EKG musi być w tym celu dokładnie przeszkolona.
Podczas badania prąd z elektrod przepływa przez ciało pacjenta. Ważnym jest, by podczas badania nie mówić i nie poruszać się, bo może to zniekształcić wynik badania. Badanie EKG jest całkowicie bezbolesne i nieinwazyjne, a pacjent nie odczuwa dyskomfortu spowodowanego przepływem prądu przez ciało.
Do wykonania badania EKG nie jest konieczne specjalne przygotowywanie pacjenta. Jeśli pacjent przyjmuje leki, przed wykonaniem badania należy poinformować o tym lekarza.
Przed wykonaniem badania konieczny jest odpoczynek co najmniej 5-7 minut, ponieważ przyspieszona akcja serca może zaburzać wynik badania. Nie ma ograniczeń związanych ze spożywaniem pokarmów i napojów przed wykonaniem badania.
Elektrokardiografia jest nieinwazyjnym i bezpiecznym badaniem i nie ma przeciwwskazań do jej wykonania. Także pacjenci z wszczepionym rozrusznikiem serca mogą mieć wykonane badanie EKG.
Praca naukowa
Gastroenterologia
Toksykologia
Kardiologia
Inne
Porady medyczne
Prywatna Praktyka Lekarska – 18 lat
POZ – 2 lata
Szpital powiatowy – 21 lat
Szpital Kliniczny – 3 lata
Prywatne centrum medyczne – 2 lata
